1. 一般原则
1)夜班既是白天工作的延续,又有其特殊性:医护人员少,可获得的医疗资源少,危重病人夜间病情容易变化。
2)能在白天解决的诊治关键问题,例如向家属交待病情,决定是否进行有创抢救等,尽量不要留给夜班;能在前半夜解决的问题,包括请会诊、作检查,不要留到后半夜。
3)白班应对重点病人的病情作详细交班,可能出现重大病情变化或需要有创性操作(如内镜、介入、手术)的病人要在交班的同时通知总住院医师,便于联系相关人员。
4)及时请示上级医师,及时申请相关科室会诊,汇报病情要简单扼要、重点突出、信息明确。
5)重视病人新出现的和难以解释的症状和体征,生命体征是最需要关注和严密监测的指标。
6)诊断思路:不要求立即获得明确诊断,但必须首先排除致命性和对诊治时机要求高的急症,如急性心梗、肺栓塞、急腹症、脑血管意外、中枢神经系统感染等。
7)尽量不更改长期治疗方案,只处理当晚需要解决的紧急问题,把涉及病人总体诊疗计划的问题留给主管医生。如果对某些医嘱有疑问,首先明确当晚执行这些医嘱是否会对病情有重大影响,如果不是,则最好等到次日早晨向主管医生澄清疑问。
8)病情判断不明时,处理应积极,千万不可存在侥幸心理,消极等待。如果你决定“先看看吧”,一定要有充分的理由。
9)带病人外出检查必须首先评估转运途中的风险,做好充分准备,缩短病人脱离监护、氧气支持和抢救设备的时间,转运途中密切监测生命体征,请总住院医师协助。
10)病情危重,诊断不明,治疗效果不明显时,及时交代病情,争取病人和家属的理解。
2. 静脉通路
1)如果病人静脉通路不能使用而护士重建通路困难,首先须权衡是否有必要立即重建血管通路。如果病人可安全地坚持到次日早晨,则可由更有经验的人员放置外周通路或置入更可靠的静脉通路如PICC或中心静脉置管。
2)暂停非必须的静脉药物,或考虑用口服药物取代静脉药物。
3)如果当时必须建立血管通路,则先尝试外周静脉。如果四肢均无条件好的血管,则应考虑中心静脉置管。
4)紧急心肺复苏时,请记住可以从气管插管给药,但剂量需增加2-3 倍,并用5ml NS 冲入 。
3. 高血糖
1)首先明确病人有无糖尿病急症(酮症酸中毒,高渗昏迷),及时回顾此前血糖的控制情况。
2)如果病人无糖尿病急症证据,则可按胰岛素剂量速查表(见“常用药物用法表”)给予胰岛素。
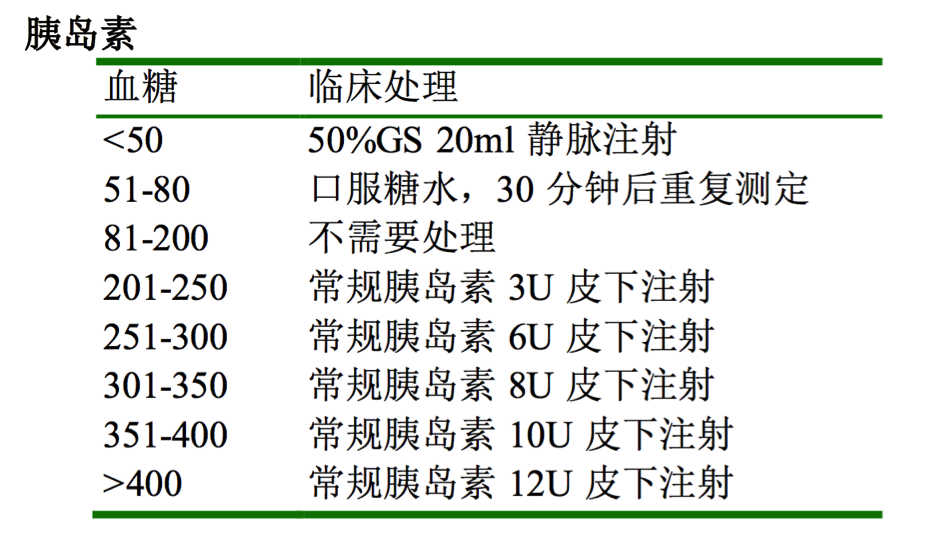
3)如病人存在糖尿病急症的证据(既往病史、恶心、呕吐、低血容量、全身不适、呼吸深快),应进一步积极评价和处理(参看内分泌相关章节)。及时复查生化检查 ,重点是动脉血气、血糖,渗透压,肾功/电解质和尿常规。请内分泌科会诊。
4. 低血糖
1)定义:血糖<45mg/dl且有相应症状。但有些病人血糖在46-80mg/dl就会出现症状。
2)任何新出现的意识障碍都要查血糖。
3)住院期间低血糖几乎都是由于住院后病人饮食习惯改变(如禁食或热量控制不当)并接受过度降糖治疗引起的。
4)常见原因还有肝病、反应性(餐后)低血糖和全身性感染,因此对所有低血糖病人都应仔细寻找原因。
5)如果血糖仅轻度降低,临床症状也不重,可口服补糖。
6)如果是严重低血糖,则静推50% GS 40-80ml。
5. 禁食病人的口服药问题
1)大多数情况下,禁食病人以少量进水口服药物是可以的。
2)某些检查前一天有些药物是禁忌的(例如心脏负荷试验前不予β-阻滞剂,增强影像学检查前不予二甲双胍,有关高血压的内分泌激素检查需停用降压药物)。如果不确定,应继续禁食水,以免影响次日已约好的检查。